News & Columns
新型コロナウィルス(SARS-COV-2)による新規感染者数(報告ベース)が、5月下旬より少しずつの伸び始めています。7月になって、東京都を中心にこれまでの感染ピークを越えるなど不安感を高めています。一方、行政は緊急事態宣言の発令などの措置を控え、緩やかな要請レベルの対応にとどまっています。こうした判断は総合的になされるものですが、一つの要因として検査数の増加が感染者数の増加につながっていることが指摘されています。4月には、1日あたり平均300件程度だった検査数は、6~7月には1日あたり2000~3000件程度で推移しています。臨床現場の証言を合わせても、5月中旬までは報告される感染確認数が実態よりも少なかったものと考えられます。
翻って、現況の的確な把握無くして、有用な対策も政策決定もなしえません。検査体制の整わずデータが少ない初期において、どのように現状を把握すればよいのでしょうか? また、フェーズを推移する毎に意味合いが変わるデータをどのように解釈すればよいのでしょうか?
このような難題に対して、先週刊行されたシステムダイナミクス学会誌の最新号で、初期の感染震源地となったイランのデータを用いたシステムモデルとその考察が発表されました。この記事では、ヴァージニア工科大学のGhaffarzadegan氏MITのRahmandad氏による論文「Simulation-based estimation of the early spread of COVID-19 in Iran: actual versus confirmed cases」の主要ポイントを紹介します。モデルや指標作りに関わる方、医療・公衆衛生に関わる方は是非原文をご覧になってください。
1. イランでの感染に関する状況及び日本との比較
論文の紹介の前に、イランの人口や感染状況(報告数ベース)を確認しましょう。(参考までに日本の数字を比較で出します。)
図1:イランの新型コロナウィルス感染状況
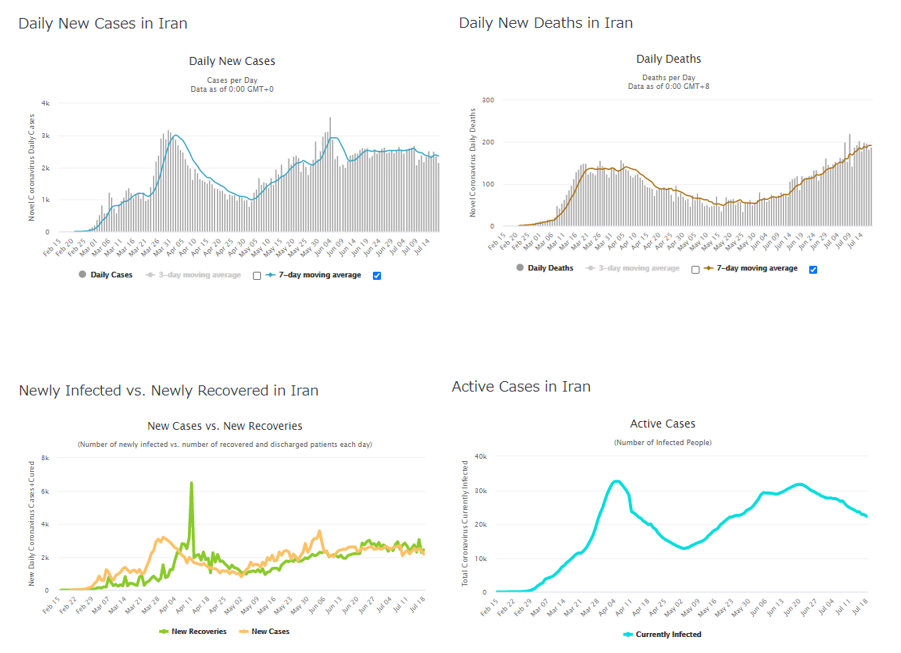
(データ:http://worldometers.info/coronavirus)
表1:イランと日本の新型コロナウィルス感染状況比較
|
イラン(7月18日) |
日本(7月18日) | |
|
人口 |
8404万人 |
1億2645万人 |
|
新規感染者数(新規) |
(7日間平均)2,355人/日 |
(7日間平均)429人/日 |
|
累積感染者数 |
271,606人 (百万人あたり3,232人) |
24,132人 (百万人あたり191人) |
|
回復者数(新規) |
2,519人/日 |
(7日間平均)217人/日 |
|
累積回復者数 |
235,300人 |
19,366人 |
|
死亡者数(新規) |
(7日間平均)192人/日 |
(7日間平均)1人/日 |
|
累積死亡者数 |
13,979人 (百万人あたり166人) |
985人 (百万人あたり8人) |
|
完了症例の死亡率 |
6% |
5% |
|
検査数 |
2,123,518人 (百万人あたり25,267人) |
617,049人 (百万人あたり4,880人) |
|
治療中の感染者数 |
22,327人 |
3,781人 |
|
治療中の重症者数 |
3,529人 (治療者の16%) |
41人 (治療者の1%) |
(データ:http://worldometers.info/coronavirus)
イランでは、最初の症例が2月19日に報告されます。その後、感染は拡大して、社会的距離政策などの対策がとられ、新規感染確認数(報告ベース)は3月30日に3000人超のピークを迎えて、その後下降のカーブをたどります。回復者数は4月6日に新規感染確認数を越えて治療中の感染者数はピークを迎え、その後感染者数はピークの4割ほどのレベルまで下降します。一方、死亡者数は3月20日頃からプラトーに4月4日をピークにして、その3分の1くらいのレベルまで下降しました。
しかし、5月2日には新規感染確認数(報告ベース)が底をついて上昇に転じ、さらに回復ペースを上回っていたため治療中の感染者数も上昇に転じます。6月4日には2回目のピークを迎え、そのレベルは1回目に匹敵する3000人程度となりました。その後新規は2500人程度で推移しますが、6月21日に回復が新規を上回り、治療中の感染者数は緩やかに下がり始めています。
日本に比べて人口は3分の2であり、日本よりも先行して感染への懸念が広がって、「感染拡大、対策、鈍化と反転、対策の緩和、感染の再拡大」というサイクルが動きました。イランではすでに2回目の感染ピークを迎えましたが、日本は2回目のピークこれからの状況にあります。報告数ベースでみれば、人口が3分の2ながら累積患者数は日本の12倍、累積死亡者数の14倍ですが、この報告数ベースの数値にどれくらい妥当性があるかが本稿のポイントです。中国に続いて感染の震源地となったイランでは、人口あたりの死亡者数は世界平均の倍くらいであり、重症者が治療者に占める比率も世界の平均よりやや高めです。それに比して、日本の人口あたり死亡者数や重症化の比率がかなり少ないです。但し、感染確認された完了症例に占める死亡率はイラン6%、日本5%で桁違いということはありません。
人口に占める検査を行った比率は2.5%と世界の国比較では中位(101位)くらいですが、当初検査体制に大きな制約がありました。なお、世界では人口の10%以上で検査を行った国が32カ国、5%以上が62カ国ある中で、日本の0.5%程というレベルは157位と先進国では突出して低いレベルにあります。
2. 新型コロナウィルス感染のシステムモデル
筆者らが提示する感染システムモデルは、疫学の古典的な「SEIRモデル」に基づきます。上部の四角形と二重線の矢印は、感染の可能性がある「感受性人口(S)」が感染によって「早期感染(E)」へ、発症によって「後期感染(I)」へ、そして回復によって「回復人口(R)」へと推移する流れを示しています。また、感染者の中には、死亡によって「累積死亡者数」へと移行する場合もあります。
図2:単純化したSEIR型感染システムモデル
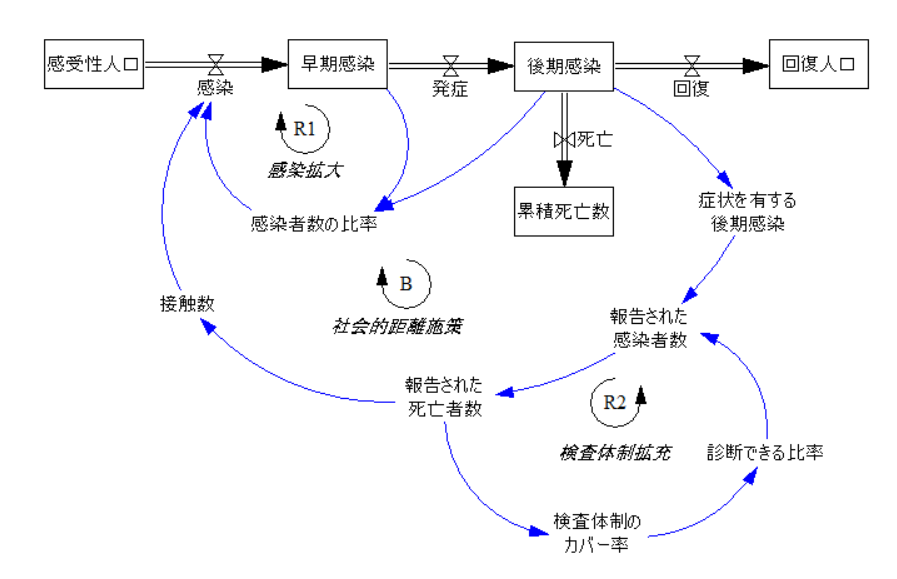
(出典:Ghaffarzadegan & Rahmandad, "Simulation-based estimation of the early spread of COVID-19 in Iran: actual versus confirmed cases"、 日本語翻訳はチェンジ・エージェント社)
感染から発症までの潜在期間は、モデル作成時(3月20日)の知見に従い4日間としています。新型コロナウィルスの厄介な側面は、発症する前でも感染力を持ち始めて他者に感染させるリスクがあること、さらには多くの感染者は無発症ないしは軽症の風邪程度の症状にとどまるケースが8割以上に及ぶことです。自覚症状があれば、自宅療養、通院検査、自主隔離などの対処ができますが、それがないわけですから気づかずうちに感染者が職場や学校などで感染を広げてしまうリスクが高くなるわけです。
感染拡大期においては、人口に占める「感染者数の比率」、つまり隔離されていない早期感染者と後期感染者の合計が高ければ高いほど、新規感染の発生確率は高まります。これが「感染拡大ループ(R1)」となります。(隔離している場合も家族や医療従事者などが感染するリスクはあって実際の報告症例は多数あります。)
感染拡大期においては、「症状を有する後期感染」の患者数は増えていきます。検査を実施することによって「報告された感染者数」は増加します。また、これらの確認された感染者のうちある比率で死亡が発生し、その死亡者数が報告されて「報告された死亡者数」が増加します。こうした報告死亡者数の増加は、リスク認識を高めることによって、政府、メディア、事業者、市民の注目の対象となり、さまざまな政策、施策、自衛策につながります。特に、感染拡大への対応で目立ったのが、それまでの手洗い、消毒などの基本対策やトレーシング対策に加えて、外出制限、休校、休業、集会・拝礼の制限など「社会的距離施策」をとりました。それによって、人と人が近距離である程度の時間を過ごす「接触数」の総数削減を図りました。この接触数削減が3月下旬に十分な効果を挙げるにいたり、「感染者数の比率」が高まっていたにもかかわらず、新規感染の発生を反転させるに至ります。この感染が増えることで感染対策が強化されるバランス型フィードバックが「社会的距離施策ループ(B)」です。
なお、このバランス型の「社会的距離施策ループ」は、やがて報告される感染者数や死亡者数が減って、認識されるリスクが減少すると、経済、教育、宗教、文化などのさまざまな社会活動を再開したり、あるいは感染対策の警戒感が薄れるなどして「接触数」を増加させます。それによって、再び感染者数や死亡者数が増加していくというサイクルを生み出します。
新規感染者数の下降して再び上昇に転ずるときにもう一つのダイナミクスがあります。それが「検査体制拡充ループ(R2)」です。「報告された死亡者数」の増加によって、感染リスクの理解が高まり、検査体制の拡充のためのリソース投下が広がり、「検査カバー率」が高まります。もって、症状を訴える患者に対して「診断できる比率」が高まり、結果として「報告された感染者数」が従前よりも高まることになります。しかし、相対的に高まったとは言え、以下に見ていくようなさまざまな理由から診断されていない感染者数が数多く残るでしょう。
3.確認報告数と実態の違いについて
個々の事業者や市民のリスク評価においても、行政の政策デザイン検討においても、実態としてどのようなレベルにあり、あるいはどのような動向にあるのかを把握することは不可欠です。しかし、上述で触れたポイント以外の要因を含めて、報告ベースの感染者数や死亡者数が実際の数値と大きく異なる示唆が多く報告されています。
例えばイランの感染者数について、
・最初の報告症例が2月19日であったのに対し、後の研究から1月の時点からすでに感染が始まっていた可能性が高い(Iran International, 2020)
・他国への入国する際の感染検査における陽性確認数が1日の国際旅客数に占める比率から2月25日には感染者数は18,300人と桁違いの数を推定。(Tuite, 2020)。
・文献から導かれる想定と簡易な計算から、3月9日には200万人の感染者がいると推定(The Atlantic, 2020)
とする報告があり、最初のピークに向かう2~3月の感染者数がすでに桁違いであったことが類推されます。
また、死者数についても、検査キット数の不足から、肺炎などの症状で死亡した場合でも死者の感染確認を行うことができていませんでした。すなわち、多くの感染者について確認できていない実態は、すべからく確認できていない感染者の死亡について統計上系統的にに除外してしまう可能性があります。臨床現場の医療従事者の証言などから、3月1日までには416人、3月18日は5,000人の累積死亡者が出ていたと推定され、ここでも報告数とは桁違いであったことが示唆されています。
こうした報告数に関わる現実は、前述の無症状感染者の存在に加えて、検査リソースの制約と厳格な運用基準、偽陰性が30~50%程度となる感度問題、さらに検査に関する拙速な開発と流通による診断の質の低下などによって、診断されない感染者数は相当数いることが推定されます。
ここで、もし診断されない感染者数の比率が一定と想定できるならば、サンプリングによる近似指標としてトレンドを読むことに活用はできるでしょう。しかし、報告される感染者数や死亡者数が増加することでリスク認識が変わり、それによって人々の行動や政府の対策などがダイナミックに変化する状況においては、比率一定の想定は成り立ちがたく、その読み解きは大きなチャレンジとなるでしょう。
そこで、論文筆者らは、報告ベースのデータと臨床現場での調査や空港検査結果などを組み合わせて前述のシステムモデルにパラメーターを加え、パラメーターの数値設定と実態の数値の推定を行いました。メカニズムの詳細は下記で紹介しますが、下記がモデルから見た実態の推定です。無症状・軽症を含めた実際の感染者数は報告の26~76倍、死亡者数は6~18倍と、桁違いの誤差があることが示唆されました。
表2:イランの感染者数及び死亡者数の報告数と実態推定値の差異
|
3月20日時点 |
報告数 |
シミュレーションモデルによる推定数 |
報告数対推定数 |
|
累積感染者数 |
19,644人 |
916,000人 |
2.1% |
|
累積死亡者数 |
1,433人 |
15,485人 (90%信頼区間8.4千人―25.8千人) |
9.3% |
(出典:Ghaffarzadegan & Rahmandad, "Simulation-based estimation of the early spread of COVID-19 in Iran: actual versus confirmed cases")
4.システム・ダイナミクス・モデル
論文筆者らの定量シミュレーション用モデルは、前述の感染システムモデルにパラメーターとなる変数を加えて、以下のようになります。モデル内で青のパラメーターは較正を通じて推定したもの、ピンクのパラメーターは文献調査によって設定したものを示します。代表的な想定を表に抜粋しました。
図3:国レベルでの感染シミュレーションモデル
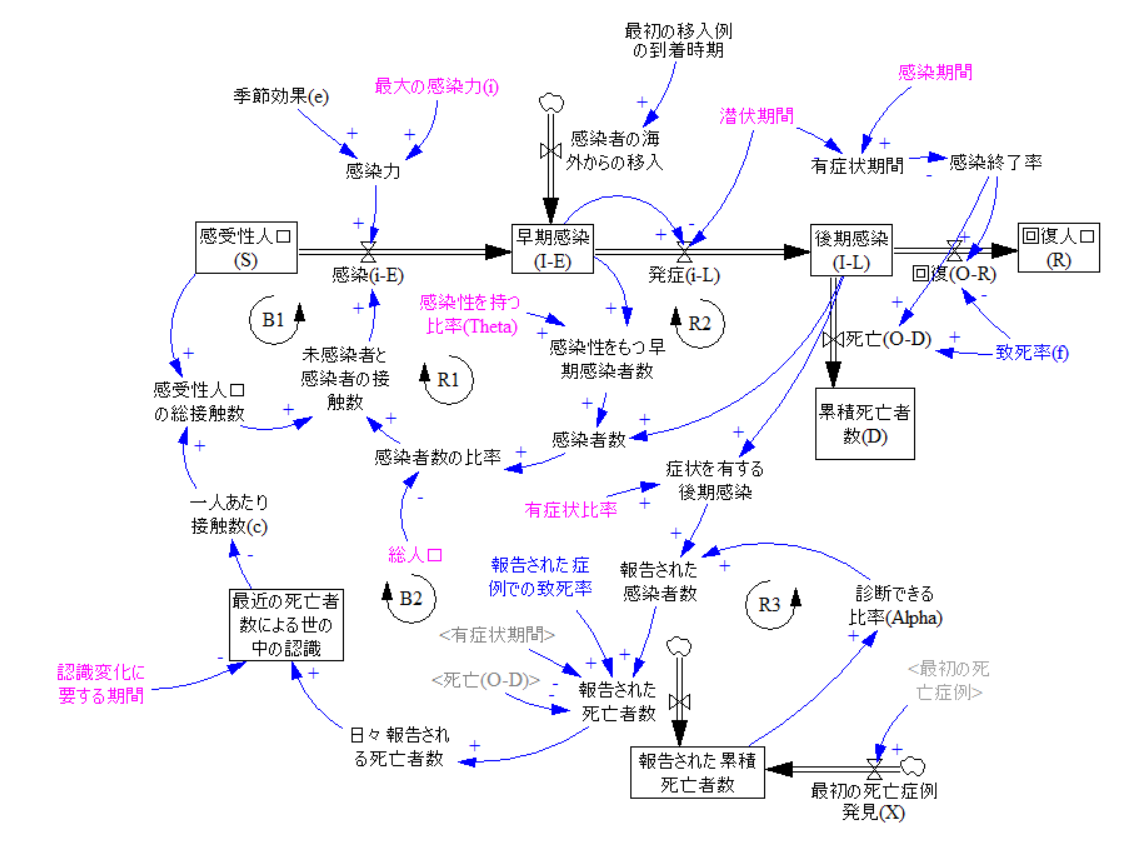
(出典:Ghaffarzadegan & Rahmandad, "Simulation-based estimation of the early spread of COVID-19 in Iran: actual versus confirmed cases"、翻訳はチェンジ・エージェント社)
表3:シミュレーションモデルで利用される主要なパラメーターとその推定方法
|
パラメーター |
数値(標準偏差) |
コメント |
|
最大の感染力 |
0.02 |
感染当初の基本再生産数2.72と推定に相当するレベル。(感染力と接触数のそれぞれの寄与を示すデータがなかったために、感染力を固定することで実データから接触数を計算した) |
|
一人あたり接触数(最大値) |
22.1 (±3.5) |
較正の結果、一人あたり通常は22.1人/日と接触で設定 |
|
潜伏期間 |
4日間 |
Li(2000)など複数の文献から推定。感度分析を実施。※今後5日間への変更を検討 |
|
感染期間 |
14日間 |
Novel Coronavirus Pneumonia Emergency Response Epidemiology(2000)など複数の文献から推定。感度分析を実施。 |
|
感染性をもつ早期感染者の比率 |
25% |
潜伏期間4日間中の4日目。感度分析を実施。 |
|
致死率(未診断) |
3.7%(±0.4pt) |
モデルの較正から。年齢、基礎疾患などの諸条件は分けずに全体の加重平均値が取られている。Wu & McGooganらの2.3%からそれほど離れていない。 |
|
致死率(診断) |
14.1%(±1.3pt) |
モデルの較正から。有症状のほうが致死率が高い。また、イランでの医療体制逼迫が数字を押し上げたとみられる。 |
|
報告に追加されない非公式な疑いのある死亡例において、陽性である比率 |
41.7% |
臨床現場からのデータ提供とモデルの較正による。 |
|
死亡報告に対する行動変化の感度 |
2.8%(±0. 6pt) |
モデルの較正による。 |
|
認識変化に要する期間 |
7日間 |
論文筆者が想定 |
|
感染者に対する検査カバー率 |
2.5%(±0. 9pt) |
臨床現場からのデータ提供とモデルの較正による。 |
|
有症状の検査希望者への検査実施増加感度 |
2.2%(±0. 2pt) (最大3.1%) |
モデルの較正による。 |
(出典:Ghaffarzadegan & Rahmandad, "Simulation-based estimation of the early spread of COVID-19 in Iran: actual versus confirmed cases")
本システムモデルの主眼は、報告感染者数・死亡者数と実態の感染者数・死亡者数の差異や動態に関して分析することですので、感染防止へ取り得る対策の論点は、一人あたりの接触数とそれを削減する社会的距離施策にあてられています。また、トレーシング戦略を支える検査体制もモデルに含まれていますが、検査体制が不十分である場合の影響についての推定はこのモデルでは難しいと言えるでしょう。
一方、さまざまな施策の可能性を単純化することで、報告される感染者数・死亡者数がリスク認識とさまざまなレベルでの施策・行動変化について、内因的に分析できるようにしているところに特徴があります。
次回、このシステムモデルによるシミュレーション結果と考察を紹介します。
(続く)















